Аневризмы головного мозга
Содержание:
1. Строение аневризмы2. Классификация аневризм
3. Причины возникновения церебральных аневризм
4. Клиническая картина разрыва аневризм
5. Инструментальная диагностика
6. Осложнения нетравматического субарахноидального кровоизлияния
7. Оценка тяжести состояния больного
8. Хирургическое лечение аневризм
9. Послеоперационное ведение
10. Исходы
Аневризма сосудов головного мозга (церебральная аневризма, внутричерепная аневризма) представляет собой выпячивание стенки артерии. Для аневризм характерно отсутствие нормального, трехслойного строения сосудистой стенки. Стенка аневризмы представлена только соединительной тканью, мышечный слой и эластическая мембрана отсутствуют. Разрыв церебральной аневризмы является самой частой причиной возникновения нетравматического субарахноидального кровоизлияния (более 50%), при котором кровь проникает в подпаутинное пространство головного мозга.
Нетравматическое субарахноидальное кровоизлияние (НСАК) является одной из самых тяжелых и частых форм нарушения мозгового кровообращения. В Российской Федерации частота встречаемости НСАК составляет около 13:100 000 населения в год.
Чаще всего разрыв аневризмы происходит у пациентов в возрасте от 40 до 60 лет.
Впервые аневризма сосудов головного мозга была описана на секции итальянцем J.B. Morgagni в 1725 году. Первая церебральная ангиография при НСАК выполнена в 1927 году португальцем E.Moniz, а в 1937 году американец W.E. Dandy провел первое микрохирургическое вмешательство по поводу разрыва церебральной аневризмы с выключением ее из кровотока при помощи серебряной клипсы.
В НИИ СП им. Н.В. Склифосовского первые операции по поводу разрыва аневризм головного мозга начали производить с 1979 года под руководством профессора Лебедева В.В..
Больные с церебральными аневризмами поступают в нашу клинику преимущественно по экстренным показаниям.
За год сотрудники института осуществляют более 2000 выездных консультаций в стационары г. Москвы, из них около 40% по поводу больных с НСАК. В НИИ СП им.Н. В. Склифосовского выездной консультативной бригадой в течение года переводится более 250 пациентов с разрывами церебральных аневризм.
1. Строение аневризмы
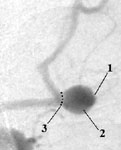
В аневризме выделяют шейку, тело и купол. Шейка аневризмы сохраняет трехслойное строение сосудистой стенки, поэтому является наиболее прочной частью аневризмы, в то время как купол представлен только одним слоем соединительной ткани, поэтому стенка аневризмы в этой части наиболее тонкая и чаще всего подвержена разрывам (рис. 1).
Рис. 1. Строение аневризмы при церебральной ангиографии: 1 - купол, 2 - тело, 3 - шейка, отмечена пунктиром.
2. Классификация аневризм
По форме:
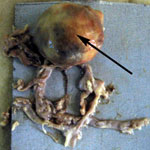
- мешотчатые (рис. 2)
- веретенообразные
- фузиформные.
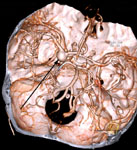
Рис. 2. Макропрепараты аневризм головного мозга: а) гигантская мешотчатая аневризма передней соединительной артерии; б) мешотчатая аневризма развилки средней мозговой артерии. Аневризмы указаны стрелками.
По величине:
- миллиарные (диаметром до 3 мм)
- обычного размера (4-15 мм)
- большие (16-25мм)
- гигантские (более 25 мм).
По количеству камер в аневризме:
- однокамерные
- многокамерные.
По локализации:
- на передней мозговой – передней соединительной артериях (45%)
- на внутренней сонной артерии (26%)
- на средней мозговой артерии (25%)
- на артериях вертебро-базилярной системы (4%)
- множественные аневризмы – на двух и более артериях (15%).
3. Причины возникновения церебральных аневризм
В настоящее время единой теории происхождения аневризм нет. Большинство авторов сходятся во мнении, что происхождение аневризм многофакторное. Выделяют так называемые предрасполагающие и производящие факторы.
К предрасполагающим относятся те факторы, в результате которых происходит изменение нормальной сосудистой стенки:
- наследственный фактор - врожденные дефекты в мышечном слое церебральных артерий (дефицит коллагена III типа), чаще наблюдаемые в местах изгибов артерий, их бифуркации или отхождения от артерии крупных ветвей. Вследствие этого церебральные аневризмы часто сочетаются с другой патологией развития: поликистозом почек, гипоплазией почечных артерий, коарктацией аорты и др.
- травма артерии
- бактериальная, микотическая, опухолевая эмболия
- воздействие радиации
- атеросклероз, гиалиноз сосудистой стенки.
4. Клиническая картина разрыва аневризм
Симптоматика разрыва аневризмы зависит от анатомической формы кровоизлияния, локализации аневризмы, наличия осложнений внутричерепного кровоизлияния.
Типичная клиническая картина разрыва аневризм развивается у 75% больных и имеет как общие признаки нетравматического субарахноидального кровоизлияния, так и ряд особенностей.
Заболевание чаще всего начинается внезапно с сильной головной боли по типу “удара”, которая может сопровождаться тошнотой и рвотой, часто на фоне физической нагрузки, психоэмоционального напряжения, подъема артериального давления. Возникающая головная боль носит “жгучий”, “распирающий” характер. Может возникать кратковременное, а иногда и длительное нарушение сознания разной степени выраженности (от умеренного оглушения до атонической комы), гипертермия, психомоторное возбуждение.
Менингеальная симптоматика отмечается практически во всех случаях НСАК: у больного отмечают ригидность затылочных мышц, светобоязнь, повышение чувствительности к шуму, симптомы Кернига, Брудзинского и др..
В зависимости от расположения аневризмы могут возникать различные очаговые симптомы:
- Для аневризм внутренней сонной артерии характерна локализация головной боли в лобной или параорбитальной области; могут возникать зрительные нарушения, парез глазодвигательного нерва, контралатеральный гемипарез, нарушение чувствительности в зоне иннервации I-II ветвей тройничного нерва.
- Разрыв аневризмы передней мозговой – передней соединительной артерии часто сопровождается психическими изменениями (эмоциональная лабильность, психотические расстройства, снижение интеллекта, нарушения памяти, расстройства концентрации внимания и др.). Могут отмечаться электролитные нарушения, несахарный диабет, контралатеральный гемипарез, более выраженный в ноге.
- при разрыве аневризмы средней мозговой артерии характерно развитие контралатерального гемипареза, более выраженного в руке, или гемиплегии, контралатеральной гемигипестезии, моторной и/или сенсорной афазии (при поражении доминантного полушария), нарушений зрения по типу гомонимной гемианопсии, судорожных припадков.
- при аневризмах основной артерии часто возникает одно- или двусторонний парез глазодвигательного нерва, симптом Парино, вертикальный или ротаторный нистагм, офтальмоплегия. Возможны альтернирующие синдромы, гомонимная гемианопсия или корковая слепота, развитие тетрапареза. При массивном кровоизлиянии уровень сознания угнетен до комы, у больного – широкие зрачки без фотореакции, возникает нарушение дыхания.
- для аневризм позвоночной артерии характерно возникновение дисфагии, дизартрии, гемиатрофии языка, нарушения или утраты вибрационной чувствительности, снижения болевой и температурной чувствительности, дизестезии в ногах. При массивном кровоизлиянии – кома, нарушение дыхания.
При разрывах аневризм сосудов головного мозга может возникать как собственно субарахноидальное кровоизлияние, так и внутримозговое и/или внутрижелудочковое кровоизлияние.
При всех анатомических формах кровоизлияний может возникать окклюзия ликворопроводящих путей с развитием острой окклюзионной гидроцефалии и дислокацией мозга.
5. Инструментальная диагностика
Для выявления нетравматического субарахноидального кровоизлияния вследствие разрыва аневризм, определения прогноза заболевания, вероятности развития осложнений, выработки тактики лечения используют ряд методов инструментальной диагностики.
Поясничная пункция – позволяет с высокой долей вероятности выявить субарахноидальное кровоизлияние. Ликвор в первые сутки с момента кровоизлияния интенсивно и равномерно окрашен кровью, через несколько дней он становится ксантохромным. Пункция противопоказана при наличии у больного внутричерепного объемного процесса (гематома, массивный очаг ишемии), т. к. даже небольшое выведение ликвора может привести к развитию острой дислокации ствола головного мозга. Для того чтобы этого избежать больным с клиническими проявлениями внутричерепного объемного процесса перед поясничной пункцией следует выполнить эхоэнцефалоскопию или компьютерную томографию головного мозга.
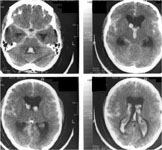
Компьютерная томография головного мозга (КТ) – ведущий метод диагностики НСАК, особенно в первые сутки заболевания. С помощью КТ определяется не только наличие кровоизлияния, но и его интенсивность, распространенность, наличие и объем внутримозговой гематомы и внутрижелудочкового кровоизлияния, очагов ишемии, выраженность и характер гидроцефалии, дислокационного синдрома.
Кроме того, с помощью КТ головного мозга иногда удается установить истинную причину кровоизлияния, топографо-анатомические взаимоотношения, особенно если исследование дополняется контрастным усилением, 3D реконструкцией.
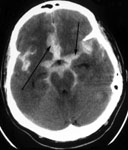
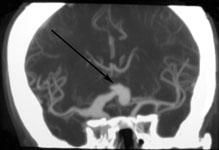
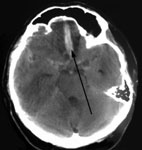
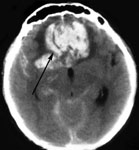
Выявляемость НСАК в первые 12 часов после кровоизлияния с помощью КТ достигает 95,2%, в течение 48 часов – 80-87%, на 3-5е сутки – 75%, на 6-21 – всего 29%. Выраженное базальное САК практически всегда является прогностически неблагоприятным, так как почти у всех больных сопровождается развитием ангиоспазма, влекущего за собой развитие ишемии. Высокая информативность КТ головного мозга и прогностическая значимость получаемых результатов, быстрота исследования делают этот метод обязательным при обследовании больных с разрывами аневризм сосудов головного мозга (рис. 3).
Рис. 3. а) Компьютерная томография головного мозга. Массивное базальное субарахноидальное кровоизлияние при разрыве аневризмы передней соединительной артерии (указано стрелками); б) КТ-ангиография интракраниальных артерий (2D-реформация). Фузиформная аневризма правой внутренней сонной и передней мозговой артерий. в) КТ-ангиография интракраниальных артерий (3D-реформация). Мешотчатая аневризма развилки левой внутренней сонной артерии. Аневризмы указаны стрелками.
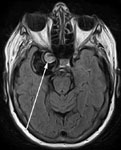
Магниторезонансная томография (МРТ) – этот метод диагностики обладает высокой чувствительностью и специфичностью. Если КТ головного мозга обладает прекрасной выявляемостью САК, аневризм в остром периоде кровоизлиянии, то МРТ незаменимо при выявлении кровоизлияний в подостром и хроническом периодах. Верификация аневризм при магниторезонансной ангиографии (МР-АГ) достигает 80-100%, что позволяет в ряде случаях отказаться от традиционной инвазивной церебральной ангиографии (ЦАГ), когда по каким-либо причинам она противопоказана (например, при индивидуальной непереносимости препаратов йода) (рис. 4).
Рис. 4. а) Магнитно-резонансная томография. Частично тромбированная аневризма правой внутренней сонной артерии. б) МР-ангиография интракраниальных артерий. Мешотчатая аневризма передней соединительной артерии. Аневризмы указаны стрелками.
При МРТ-исследовании кровоизлияние выглядит как гиперинтенсивное (яркое) или гипоинтенсивное (темное) на получаемых изображениях – в зависимости от срока кровоизлияния.
Также МРТ головного мозга с высокой долей достоверности позволяет верифицировать ишемию, определять ее характер.
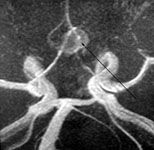
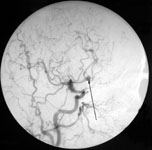
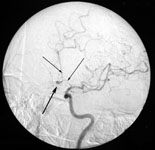
Дигитальная субтракционная церебральная ангиография является “золотым стандартом” для наиболее точного выявления причины кровоизлияния. Обязательным является исследование двух каротидных и двух вертебральных бассейнов в прямой, боковой и косой проекциях.
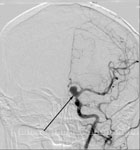
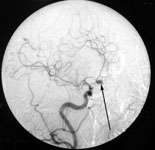
При церебральной ангиографии можно не только выявить аневризму (рис. 5), но и сосудистый спазм (рис. 9б).
Рис. 5. Церебральная ангиография. а) Церебральная ангиограмма в прямой проекции. Аневризма левой внутренней сонной артерии. б) Церебральная ангиограмма в боковой проекции. Аневризма передней соединительной артерии. Аневризмы указаны стрелками.
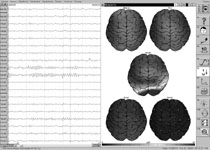
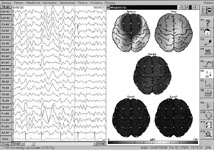
Электроэнцефалография (ЭЭГ) – метод инструментальной диагностики, позволяющий выявлять нарушения электрической активности головного мозга. Во время регистрации электрической активности мозга при САК определяют тип ЭЭГ. Определение типа нарушения электрической активности мозга позволяет уточнить срок выполнения операции.
Так при I, II типе ЭЭГ хирургические вмешательства по поводу разрывов аневризм прогностически благоприятно. При III типе – оперативное вмешательство не желательно, хотя возможно при высоком риске повторного разрыва аневризмы. IV тип -прогностически самый неблагоприятный. Имеются выраженные нарушения электрической активности головного мозга. Оперировать при этом типе ЭЭГ можно только по жизненным показаниям (например, при острой компрессии мозга гематомой) (рис. 6).
Рис. 6. ЭЭГ при разрыве аневризмы головного мозга: а) I тип; б) IV тип.
Электроэнцефалографическое исследование в ситуации когда имеются множественные аневризмы и неясно какая из них является причиной кровоизлияния, позволяет выявить разорвавшуюся аневризму (обычно по преобладанию изменений электрической активности в том или ином участке головного мозга).
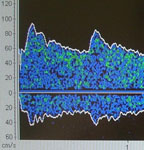
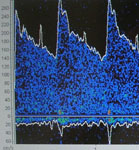
Транскраниальная доплерография (ТДКГ) - метод, позволяющий значительно расширить диагностику ангиоспазма. При ТДКГ можно определить линейную скорость кровотока (ЛСК) по магистральным артериям мозга, выраженность спазма (степень сужения просвета артерии), локализацию спазма и динамику его развития. При увеличении линейной скорости кровотока по артериям основания мозга свыше 120 см/с сосудистый спазм считается умеренным, при скорости кровотока, превышающей 200 см/с – выраженным. Ангиоспазм оценивают как нераспространенный, если он охватывает 1-2 артерии виллизиева круга, и распространенный при спазме 3-х артерий и более (рис. 7).
Рис. 7. а) ТКДГ, норма: средняя скорость кровотока по средней мозговой артерии – 90 см/с; б) ТКДГ, ангиоспазм: средняя скорость кровотока по средней мозговой артерии – 260 см/с.
При нарастании сосудистого спазма, наличие клинических проявлений оперативное вмешательство возможно только при нарастающей дислокации головного мозга вследствие внутричерепной гематомы или ишемии, вызывающей масс-эффект.
6. Осложнения нетравматического субарахноидального кровоизлияния
К наиболее часто встречающимся осложнениям субарахноидального кровоизлияния вследствие разрыва аневризмы относят следующие:
-
Повторный разрыв аневризмы (рис. 8).
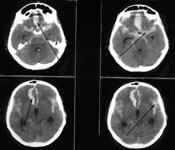
Рис. 8. а) КТ головного мозга. Первый разрыв аневризмы передней соединительной артерии. б) Церебральная ангиография, боковая проекция, аневризма передней соединительной артерии указана стрелкой. в) КТ готовного мозга. Повторный разрыв (через 3 дня) аневризмы передней соединительной артерии (кровоизлияние указано стрелкой). - Церебральный ангиоспазм (пик развития на 3-14 сутки от разрыва аневризмы).
-
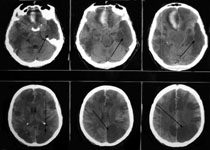
Ишемия головного мозга развивается более чем у 60% больных с САК, и у 15-17% пациентов является основной причиной смерти после разрыва аневризмы (рис. 9).
Рис. 9. a) КТ головного мозга. Массивное базальное субарахноидальное кровоизлияние (указано стрелками). б) Церебральная ангиограмма, косая проекция, разорвавшаяся аневризма передней соединительной артерии указана толстой стрелкой, спазм передней мозговой артерии двуми тонкими стрелками. в) КТ головного мозга. Очаги ишемии в результате распространенного декомпенсированного церебрального ангиоспазма, указаны стрелками.
-
Внутренняя гидроцефалия, обусловленная окклюзией ликворопроводящих путей, - у 25-27% пациентов (рис. 10).
Рис. 10. Массивное базальное САК с внутрижелудочковым кровоизлиянием и развитием внутренней гидроцефалии.
7. Оценка тяжести состояния больного
При всем многообразии клинической картины течения и осложнения субарахноидального кровоизлияния в практике используют лишь несколько классификаций тяжести состояния больных (табл. 1 и 2).
Табл. 1.
Оценка уровня сознания по шкале комы Глазго (рекомендуется для возраста 4 лет и более).
| Баллы (3-15) | Открывание глаз | Речевой контакт | Двигательная активность |
| 6 | - | - | Выполнение команд |
| 5 | - | Ориентированность | Локализация боли (целенаправленная) |
| 4 | Спонтанное | Спутанность | Отдергивание конечности (нецеленаправленная) |
| 3 | На обращение | Неадекватный (непонятные слова) | Сгибание конечности (декортикация) |
| 2 | На боль* | Неприемлемый (нечленораздельные звуки) | Разгибание конечности (децеребрация) |
| 1 | Нет | Нет | Нет# |
* при проверке открывания глаз на боль следует использовать периферическую стимуляцию (болевая гримаса при центральном болевом раздражении приводит к зажмуриванию глаз)
# при отсутствии двигательной реакции необходимо исключить повреждение спинного мозга.
# при отсутствии двигательной реакции необходимо исключить повреждение спинного мозга.
Табл. 2.
Оценка тяжести состояния пациентов по шкале W.Hunt – R.Hess, 1968.
| Степень | Описание |
| I | Бессимптомное течение, или слабая головная боль и легкая ригидность мышц затылка. |
| II | Умеренная или сильная головная боль, ригидность мышц затылка, парез ЧМН (глазодвигательного). |
| III | Оглушение, сонливость, спутанность. Умеренный неврологический дефицит. |
| IV | Сопор, умеренный или выраженный гемипарез, ранняя децеребрационная ригидность. |
| V | Кома различной глубины, децеребрационная ригидность. |
- при наличии серьезного общего заболевания (гипертоническая болезнь, сахарный диабет, тяжелый атеросклероз, хроническое обструктивное заболевание легких) или выраженного ангиоспазма оценку тяжести состояния больного увеличивают на одну степень
- в оригинальной работе не учитывались возраст пациентов, локализация аневризм, время с момента кровоизлияния; степень тяжести пациентов оценивали при поступлении и перед операцией.
Создание подобных шкал оценки тяжести состояния обусловлено необходимостью стандартизации данных по изучению результатов обследования, консервативного и хирургического лечения больных с НСАК, прогноза исхода заболевания.
8. Хирургическое лечение аневризм
Выбор лечебной тактики определяется локализацией аневризмы, наличием или отсутствием факта ее разрыва, сроками с момента кровоизлияния, клиническим состоянием больного, наличием осложнений.
Хирургическое лечение показано всем больным, у которых выявлены аневризмы.
Для больных с неразорвавшимися аневризмами сроки операции, как правило, не имеют большого значения, так как вероятность разрыва аневризмы составляет 1-2 % в год. Важно чтобы операция производилась в сосудистом центре, имеющем опыт подобных операций, минимальные показатели летальности, инвалидизации, осложнений.
Больным с разорвавшимися аневризмами хирургическое лечение с целью выключения аневризмы из кровотока нужно стремиться произвести как можно раньше, так как риск повторного кровоизлияния в первые две недели от разрыва аневризмы составляет 15-25%.
В острейшем (до 3х суток) и остром периоде НСАК (до 14 суток), вследствие разрыва аневризмы, хирургическое лечение проводится больным при неосложненном течении заболевания (I-II, III степени тяжести по H-H), компенсированном состоянии больного, а также у пациентов, входящих в группу риска повторного кровотечения из аневризмы или по развитию клинически значимого ангиоспазма.
Также по жизненным показаниям оперируют больных с IV-V степенью тяжести по Н-Н, у которых имеется острая компрессия мозга гематомой, выраженная окклюзионная гидроцефалия с дислокацией ствола мозга, обширные очаги ишемии. У таких пациентов операция рассматривается как этап реанимационного пособия.
В отсроченном периоде САК (после 14 суток) хирургическое лечение больных выполняется при осложненном течением заболевания вследствие ангиоспазма с тяжелым состоянием (H-H IV, V степени тяжести по H-H) после улучшения состояния больного, а также при наличии аневризмы труднодоступной локализации.
Наличие у больного таких грозных осложнений как повторный разрыв аневризмы, развитие ангиоспазма в значительной мере влияют на выбор успешной хирургической тактики.
При повторном разрыве аневризмы, в случае компенсированного состояния больного, показана экстренная операция для выключения аневризмы из кровотока. При невозможности ее выполнения по тяжести состояния – нахождение в отделении нейрореанимации, проведение паллиативных операций: установка датчиков внутричерепного давления, дренирование желудочковой системы головного мозга, установка датчиков микродиализа и тканевого напряжения кислорода.
Тактика оперативного лечения разрыва аневризм в остром периоде кровоизлияния при развитии церебрального ангиоспазма – один из самых сложных вопросов хирургии аневризм.
Определяющим является форма развития ишемии головного мозга: при компенсированной форме ишемии головного мозга больных можно оперировать сразу после выявления аневризмы, при субкомпенсированной форме ишемии мозга у больных целесообразна выжидательная тактика в соответствии с динамикой ишемии, при декомпенсированной ишемии головного мозга оперативное вмешательство приходиться откладывать и проводить лечение больных в нейрореанимации.
В настоящий момент для выключения аневризм из кровотока применяют два основных метода:
- открытая микрохирургическая операция
- эндоваскулярное вмешательство.
В ряде случаев у пациентов в тяжелом состоянии применяют комбинированное лечение – сначала эндовазальную эмболизацию аневризмы (для предотвращения повторного кровоизлияния), затем, после улучшения состояния больного, - открытое вмешательство.
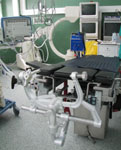
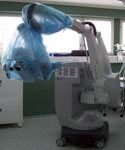
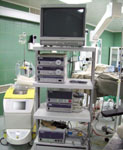
Открытую микрохирургическую операцию проводят под общим обезболиванием, с обязательным использованием операционного микроскопа и микрохирургической техники (рис. 11).
Рис. 11. Оборудование операционной для проведения микрохирургических операций: а) операционный стол и скоба жесткой фиксации головы (Мейфилда-Кисса); б) операционный микроскоп OPMI Neuro на платформе NC 4; в) аппарат для реинфузии крови "Cellsaver" и эндоскопическая стойка Karl Storz; г) электротрепан Aesculap; д) электротрепан Stryker.
Открытое оперативное вмешательство включает в себя несколько этапов:
- Трепанацию черепа
- Вскрытие твердой мозговой оболочки
- Арахноидальную диссекцию с выделением магистральных сосудов основания мозга и аневризмы
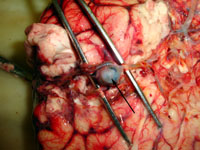
- Выключение аневризмы из кровотока путем клипирования (рис. 12)
- Закрытие операционной раны.
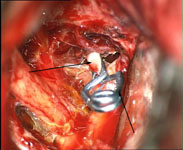
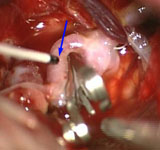
Рис. 12. Интраоперационное фото. Птериональный передне-боковой субфронтальный доступ слева. Клипирована разорвавшаяся аневризма передней соединительной артерии. Купол аневризмы и клипса указаны стрелками
Радикальность выключения аневризм из кровотока при открытых операциях достигает 98% (рис. 13).
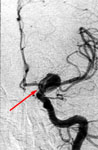
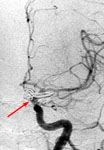
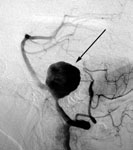
Рис. 13. Клипирование аневризмы левой внутренней сонной артерии: а) церебральная ангиография до операции, выявлена аневризма (стрелка) супраклиноидного отдела левой внутренней сонной артерии; б) церебральная ангиография после операции, аневризма не контрастируется, стрелкой указаны клипсы на шейке аневризмы.
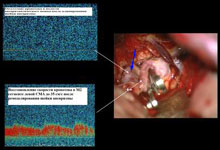
Для контроля радикальности клипирования аневризмы и сохранения кровотока по функционально значимым ветвям магистральных артерий основания головного мозга используют интраоперационную допплерографию (рис. 14).
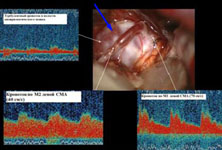
Рис. 14. Использование интраоперационной допплерографии при клипировании аневризмы левой средней мозговой артерии: а) интраоперационная фотография: аневризма (стрелка) развилки левой средней мозговой артерии с турбулентным кровотоком по данным интраоперационной допплерографии; б) интраоперационная фотография: аневризма развилки левой средней мозговой артерии клипирована, микродатчик (стрелка) установлен на М1 сегменте средней мозговой артерии для регистрации в нем кровотока; в) интраоперационная фотография: в клипированной аневризме (стрелка) кровоток по данным интраоперационной допплерографии не регистрируется, сохранен нормальный кровоток по М2 сегменту левой средней мозговой артерии.
Эндовазальное вмешательство проводят при невозможности клипирования аневризмы в ходе открытого вмешательства, при аневризмах труднодоступной локализации (аневризмы сосудов вертебро-базиллярного бассейна, аневризмы внутренней сонной артерии проксимальнее офтальмического сегмента), у больных старческого возраста (старше 75 лет). Эндовазальная операция заключается введении в полость аневризмы отделяемого баллон-катетера Сербиненко или электрически отделяемых платиновых микроспиралей Guglielmi. Благодаря микроспиралям происходит тромбообразование в полости аневризмы, вследствие чего она выключается из кровотока.
Радикальность выключения аневризм из кровотока при эндовазальных вмешательствах составляет более 85% (рис. 15, 16).
Рис. 15. Схема окклюзии аневризмы микроспиралями.
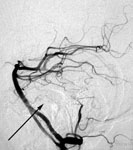
Рис. 16. Эмболизация аневризмы базиллярной артерии. а) Церебральная ангиограмма, боковая проекция, стрелкой указана аневризма базиллярной артерии. б) Церебральная ангиограмма, боковая проекция, стрелкой указана аневризма после проведения эмболизации микроспиралями.
9. Послеоперационное ведение
Из операционной, вне зависимости от тяжести состояния, больной переводится в отделение нейрореанимации. В этом отделении осуществляется наблюдение за состоянием пациента, профилактика осложнений. Если в течение суток состояние пациента оценивается как удовлетворительное или средней степени тяжести, то он переводится в нейрохирургическое отделение. Если отмечается ухудшение состояния, то выполняется экстренная КТ головного мозга, ТДКГ. По результатам этих обследований определяется дальнейшая тактика ведения больного.
10. Исходы
Оперативная активность по поводу разрывов аневризм в нашей клинике составляет 82 – 90%. Большинству пациентов выключение аневризм из кровотока проводится открытым путем (92%), эндоваскулярно – 8%. Общая послеоперационная летальность составляет 10-12%.