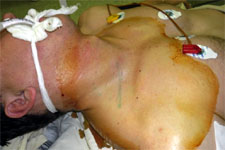
Повреждения периферических нервов верхних и нижних конечностей (нейропатии)
Повреждения периферических нервов верхних и нижних конечностей являются одним из частых и тяжелых видов травмы, хотя и в большинстве случаев не представляют угрозы для жизни в изолированной форме, но способны приводить к длительной потере трудоспособности с высокой частотой инвалидизацией пострадавшего.
Так, Н.И. Пирогов писал: «Кто имел дело с повреждением нервных стволов, тот знает, как медленно и плохо восстанавливается их отправление, с какими мучениями соединено бывает образование рубца и как часто раненые остаются на целую жизнь калеками и мучениками от повреждения одного нервного ствола». Многие изменения произошли со времен деятельности великого российского хирурга и анатома, основоположника военно-полевой хирургии, непосредственного участник Севастопольской обороны (1854-1855), франко-прусской (1870-1871) и русско-турецких (1877-1878) войн. Однако и сейчас, в связи с ростом «бытовой» травмы, дорожно-транспортных происшествий, велосипедной травмы, огнестрельных ранений мирного времени, ятрогенных повреждений, восстановительная хирургия повреждений и заболеваний периферических нервов имеет важное социально-экономическое значение в государственном масштабе и является надеждой пострадавшего на улучшение качества жизни, как в бытовой, так и в профессиональной среде.
В России ежегодно в операциях по поводу травмы нервов нуждается от 4 до 7 тысяч человек. По данным разных авторов, травмы нервов наблюдаются от 1% до 10% случаев от общего травматизма. Различные ранения конечностей сочетаются с травмами нервных стволов в 1,5% случаев, и в 20% случаев при более тяжелых повреждениях, сопровождающихся переломами костей. При этом около 60% пострадавших остаются инвалидами со стойкой утратой трудоспособности.
Многочисленные и запутанные анатомические варианты периферической нервной системы затрудняют понимание ее строения, что приводит к значительному числу ошибок диагностического, тактического и технического порядка в повседневной медицинской клинической практике.
Больные не всегда могут получать своевременную и квалифицированную медицинскую помощь и обращаются к нам после выписки из общехирургических, травматологических стационаров с анатомофункциональным и нейро-моторным дефицитом. Так как показания, сроки и объем оперативного вмешательства на поврежденном нерве могут быть определены лишь после детального клинико-неврологического и электрофизиологического исследования, а в определенных случаях и с применением других методов диагностики (УЗИ, МРТ, КТ-миелография и пр.).
Далеко не всегда повреждения нерва являются изолированными, в 12%-15% случаев повреждение периферических нервов сочетаются с ранениями магистральных сосудов, в 20%-29% – сухожилий, 14-25% – трубчатых костей, других органов и систем, что затрудняет оценку степени повреждения нервов на момент поступления больного в отделение неотложной помощи и определение тяжести его состояния. Это заставляет врачей экстренной службы акцентировать внимание на задачах, связанных с лечением опасных для жизни повреждений, оставляя вопрос о диагностике и восполнении утраченных функций верхних или нижних конечностей до стабилизации состояния пациента и устранения жизнеугрожающих осложнений. Это является оправданным, так как большинство отечественных и зарубежных специалистов считают, что первичый шов нерва во время первичной хирургической обработки раны оправдан только при совокупности целого ряда условий, таких как:
- уточненный неврологический и электрофизиологический диагноз (что порой является затруднительным по причине недостаточного технического оснащения, недостаточного обеспечения специализированным медицинским персоналом в клиниках, не имеющих нейрохирургических подразделений);
- наличие специалиста со знанием топографической анатомии периферических нервов, способного выполнить точную диагностику степени, характера и уровня повреждения нерва, с достаточным хирургическим опытом для выполнения адекватной интраоперационной диагностики с определением протяженности повреждения нервного ствола;
- чистая рана (резанная, колото-резаная, рубленная и пр.);
- опыт хирурга в данной области;
- время для выполнения технически сложной микрохирургической операции;
- наличие микрохирургического инструментария, тонкого шовного материала;
- наличие возможности наблюдать за больным на протяжении, по крайней мере, одного года с выполнением электронейромиографического контроля за качеством восстановления функции нервно-мышечного аппарата для своевременного уточнения показаний к повторной операции, если первая не принесла успеха.
Как писал Профессор J.T. Goodrich, признанный человеком года США в 2004 году, по мнению журнала «People», после шва нерва надо лечить столь долго, сколько возможно.
Известий специалист в области восстановительной хирургии повреждений и заболеваний периферических нервов H. Seddon пишет: «Следует отметить, что даже грубо поврежденный нерв может восстановить свою функцию в некоторой степени без выполнения операции. Однако это восстановление будет худшим, нежели после его реконструкции».
Отечественный специалист в области повреждений периферических нервов Говенько Ф.С. показал на большом числе удачно в той или иной степени оперированных им пациентах, что в 70 % случаях травмы нервных стволов различного характера хирургические вмешательства являются необходимыми.
В отделении неотложной нейрохирургии НИИ скорой помощи им. Н. В. Склифосовского проводится активная работа по восстановительной нейрохирургии у пациентов с травмой периферических нервов при всех видах их повреждений, а именно:
- при открытых повреждениях (раны);
- при закрытых повреждениях;
- при комбинированных повреждениях;
- при травмах в результате врачебных действий во время операций и различных медицинских процедурах (ятрогенные повреждения).
- Острый (первые 3 недели после травмы) период. Когда истинное нарушение функций нерва еще не ясно по причине необъективности клинико-инструментальных методов диагностики на данном этапе травматической болезни нерва, обусловленной рядом патогенетических, морфолокических и нейрофизиологических законов восходящей и низходящей дегенерации нервного ствола, описанных Waller в 1850 году. В этом периоде возможно выполнение оперативного вмешательства либо в самые ранние сроки (непосредственно после получения травмы) при наличии открытой раны и визуального подтверждения нарушения структурной непрерывности нервного ствола при сохранении целостности центрального и периферического отрезков нерва (что возможно при выполнении первичной хирургической обработки) – так называемый первичный шов. Либо выполнение первично-отсроченного шва (2-4-е сутки после ранения), когда минует инкубационный период раневой инфекции, и рана может зажить первичным натяжением (например, в случае укушенных ран). Вышеупомянутые сроки являются наиболее благоприятными в отношении исходов при открытых ранениях нервов с нарушением их целостности.
- Ранний (от 3 недель до 2-3 месяцев), в этом периоде выявляется истинный характер нарушении функции нерва, будь то открытое или закрытое его повреждение, появляется возможность с достаточной точностью определить уровень, степень, характер и протяженность повреждения нервного ствола, что позволяет определиться с видом лечения, консервативное или хирургическое, а при выборе последнего, запланировать объем оперативного вмешательства и рассчитывать на хороший исход, так как в первые 3 месяца после ранения наблюдается наибольшая активность регенеративных процессов в поврежденных нервах.
- Промежуточный (подострый) период – от 2-3 до 6 месяцев. Если операция не выполнена в ранний и подострый периоды, ее можно предпринять и в более поздние сроки, однако, по данным многих авторов, степень полезного восстановления поврежденного нерва после его шва позднее 6-ти месяцев встречается реже, а в связи с прогрессивным увеличением диастаза концов пересеченного нерва, заставляет прибегать к более сложной технике реконструкции, которая так же неблагоприятно влияет на исход.
- Поздний период (от 6 месяцев до 3-5 лет). В этот период происходит медленная регенерация нерва, в частности, после оперативного вмешательства.
- Отдаленный (резидуальный) период – с 3-5 лет после травмы. Дальнейшее восстановление функций нерва невозможно. Оправдано выполнение операции на сухожильно-мышечном аппарате с целью улучшит функцию конечности при непоправимых повреждениях нервных стволов.
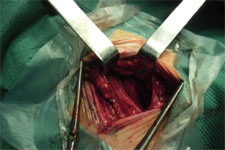
Невролиз.
Рис. 1. Интраоперационные фотографии доступа к первичным стволам плечевого сплетения при нервролизе и декомпрессии (синдром верхней апертуры грудной клетки).
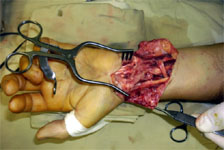
Шов нерва.
Межпучковый шов – в местах разветвления нервов (локтевой, малоберцовый).При частичном повреждении нерва, измененные его участки иссекают. Если дефект не превышает 10 мм и возможно наложить шов конец-в-конец, выполняют частичный шов нерва.
Рис. 2. Интраоперационная фотография шва левого лучевого нерва.
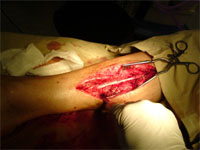
Межпучковая аутопластика.
Межпучковую аутопластику проводят только при очень больших дефектах нервной ткани.Лучшие трансплантанты – тонкие кожные нервы:
- икроножный,
- наружный/внутренний кожный нерв плеча/предплечья,
- дистальный конец поверхностного малоберцового нерва,
- тыльная ветвь локтевого нерва,
- задний кожный нерв бедра,
- большой скрытый нерв.
Рис. 3. Интраоперационная фотография межпучковой аутопластики большеберцового нерва (в качестве аутотрансплантов использованы 4 отрезка латерального икроножного кожного нерва длиной по 8 см).
Невротизация.
В периферический конец поврежденного нерва вшивают центральный конец другого нервного ствола, расположенного вблизи или на отдалении, считающийся функционально менее значимым, чем поврежденный ствол.Нерв, который вшивают в периферический конец поврежденного нерва, называют невротизатором.
Виды невротизаций:
- от нерва к нерву,
- от нерва к мышце,
- от нормальной мышцы к денервированной.
Невротизацию применяют при непоправимых повреждениях нерва, когда реконструкция нерва не представляется возможной.
Ортопедические операции при непоправимых повреждениях нервных стволов.
Также в институте выполняются операции при так называемых «туннельных невропатиях» или компрессионно-ишемических невропатиях. При синдромах:
- карпального канала,
- кубитального канала,
- верхней аппертуры грудной клетки,
- передней лестничной мышцы,
- грушевидной мышцы и т.д.
- Чувствительная, когда больной отмечает болезненность, гипо- или гиперэстезию в зоне иннервации заинтересованного нервного ствола.
- Двигательная, кода развивается слабость мышц иннервируемых компримированным нервов.
- Смешанные, когда выявляются и чувствительные двигательные расстройства.